PRB 02-29F
LES SOINS À DOMICILE AU CANADA :
PROBLÈMES ÉCONOMIQUES
Rédaction :
Philippe Le Goff
Division de l’économie
Le 10 octobre 2002
TABLE DES MATIÈRES
LES SOINS À DOMICILE
ET LA PRIVATISATION
DES COÛTS DES SOINS DE SANTÉ
LES COÛTS ÉCONOMIQUES
DE LA PRESTATION BÉNÉVOLE
DE SOINS À DOMICILE AUX PERSONNES EN PERTE D’AUTONOMIE
A. Une
action bénévole d’une valeur d’au moins cinq milliards de dollars
B. Les coûts pour les
employés
C. Frais et dépenses pour les
aidants naturels
D. Coûts pour les entreprises,
les gouvernements et la société
MESURES FISCALES
FÉDÉRALES APPUYANT
LA PRESTATION DE SOINS À DOMICILE
A.
Les mesures fiscales pour les particuliers ayant une ou des personnes à charge
B. Les mesures fiscales
pour les particuliers en perte d’autonomie ou ayant une déficience
1. Le
crédit d’impôt pour frais médicaux
2. Le crédit d’impôt
pour personnes handicapées
3. La déduction
pour frais de préposé aux soins
LA
RÉMUNÉRATION ET LES CONDITIONS GÉNÉRALES D’EMPLOI
DES TRAVAILLEURS DU SECTEUR DES SOINS À DOMICILE
A.
Rémunération et avantages sociaux
B. Complexité et charge
de travail grandissantes pour les prestataires de soins à domicile
C. Recrutement et
rétention du personnel
D. Formation
LA
DÉMOGRAPHIE DES AIDANTS NATURELS ET LA QUESTION
DE LA PROFESSIONNALISATION DES SOINS À DOMICILE
A.
Encourager la prévoyance
B. Réformer le financement
des soins à domicile
Ce document aborde plusieurs problématiques démographiques et économiques complexes du secteur des soins à domicile et fait ressortir certains enjeux qui devront faire l’objet de réflexions et, en fin de compte, de choix collectifs.
Le document démontre que le recours massif aux aidants naturels dans la prise en charge de la perte d’autonomie comporte des coûts importants, non seulement pour les aidants naturels eux-mêmes, mais aussi pour les entreprises, les gouvernements et la société. Il fait ensuite un tour d’horizon des mesures fiscales fédérales visant à alléger le fardeau financier des aidants naturels et des personnes en perte d’autonomie, en soulignant que ces mesures s’adressent avant tout aux personnes les plus démunies.
Les principaux problèmes du secteur des soins à domicile en matière de ressources humaines sont aussi abordés, notamment la faible rémunération des travailleurs et leurs conditions de travail difficiles, de même que l’accès à la formation. Ces problèmes peuvent compromettre l’offre et la qualité des soins à domicile.
Le document expose brièvement les propositions les plus récentes en matière d’amélioration de l’offre de soins à domicile au Canada et les moyens qui devront être mis en œuvre pour offrir des soins à domicile adéquats à tous les citoyens et les financer, compte tenu de l’évolution prévisible de la demande et de la démographie des aidants naturels. Une plus grande professionnalisation des soins à domicile soutenue par un financement adéquat paraît souhaitable, mais les moyens de parvenir à cet objectif restent encore à déterminer. Les modèles adoptés par d’autres pays peuvent inspirer le développement d’un modèle canadien.
LES SOINS À DOMICILE AU CANADA :
PROBLÈMES ÉCONOMIQUES
Au cours des prochaines années, la hausse importante de la proportion des personnes susceptibles de se trouver en situation de dépendance(1) ou de perte d’autonomie est l’un des défis les plus importants auxquels le système de santé canadien sera confronté. En effet, bien que la perte d’autonomie puisse survenir à tout moment, sa fréquence s’élève fortement avec l’âge, notamment après 80 ans(2). Or, selon les dernières projections démographiques de Statistique Canada(3), une personne sur cinq aura 65 ans ou plus en 2026, contre environ une sur huit en 2000. Le groupe d’âge qui connaîtra l’accroissement le plus rapide sera celui des personnes de 80 ans et plus : il passera de 920 000 en 2000 à 1,9 million en 2026, soit une augmentation du simple à plus du double.
Au Canada, comme dans la plupart des pays industrialisés, les soins à domicile sont de plus en plus appelés à devenir le mode privilégié de prestation de soins aux personnes en perte d’autonomie, souffrant d’incapacités temporaires ou de maladies chroniques. Depuis une vingtaine d’années, les dépenses de soins à domicile au Canada connaissent une croissance exponentielle. En 2000-2001, ces dépenses (publiques et privées) se chiffraient au total à près de 3,5 milliards de dollars(4). Il s’agit là d’estimations prudentes, compte tenu des difficultés reliées à la collecte des données au Canada, et elles ne tiennent pas compte du travail bénévole effectué par les milliers d’aidants naturels dans tout le pays et des dépenses qu’ils doivent supporter.
Les soins à domicile sont et demeureront une composante à la fois incontournable et complexe du système de soins de santé. Cette complexité tient à un certain nombre de facteurs. Puisque les services de santé à domicile ne sont pas assurés en vertu de la Loi canadienne sur la santé et ne sont donc pas assujettis aux cinq principes de l’assurance-santé, leur organisation et leurs modalités de prestation varient beaucoup plus selon les provinces que celles des services hospitaliers et médicaux assurés. Aujourd’hui, les programmes de soins à domicile fédéral et provinciaux sont un amalgame de services de santé et d’interventions sociales et de soutien qui ont évolué différemment selon les administrations(5).
C’est dans ce contexte que ce document examine différentes problématiques économiques auxquelles le secteur des soins à domicile devra faire face pour mieux répondre à la demande actuelle et future. Les deux premières sections traitent de la privatisation des coûts des soins de santé au moyen de la prestation des soins à domicile et de ses conséquences pour les agents économiques. La troisième porte sur les mesures fiscales fédérales de soutien aux aidants naturels, la quatrième, sur les défis du secteur en matière de ressources humaines et la cinquième, sur la démographie des aidants naturels et la professionnalisation des services de soutien à domicile. Enfin, la dernière section jette un regard sur le besoin de sensibiliser les Canadiens à la problématique de la perte d’autonomie et à ses conséquences, et sur une réforme éventuelle du financement des soins de santé à domicile au Canada.
LES
SOINS À DOMICILE ET LA PRIVATISATION
DES COÛTS DES SOINS DE SANTÉ
Depuis quelques années, des investissements importants dans les services de soins à domicile et les services communautaires, parallèlement au virage ambulatoire, témoignent d’une certaine vision de la prestation des soins de santé. Sur le plan strictement comptable, les soins à domicile sont dans certains cas réputés être moins coûteux que les soins dispensés dans les établissements, d’où l’empressement des gouvernements provinciaux à opter de plus en plus pour ce mode de prestation. La « rentabilité » du réseau public de soins à domicile, qui appuie le virage ambulatoire et réduit le recours aux soins en établissement, est toutefois basée sur la participation massive de dispensateurs de soins non rémunérés.
La mise en place de structures publiques de prestation de soins à domicile s’est en effet accompagnée d’une plus grande participation du secteur privé au financement et à la prestation des soins de santé. Dans plusieurs cas, les congés précoces donnés aux patients signifient que certains services ou soins de santé, comme les médicaments d’ordonnance et certaines fournitures et équipements habituellement fournis par les hôpitaux publics, sont maintenant payés par les personnes qui reçoivent leur congé ou par leurs proches. Une partie des coûts des soins de santé et du fardeau de la prestation des soins passe donc aux bénéficiaires, aux familles et aux autres aidants naturels non rémunérés(6).
Aujourd’hui, toutes les provinces imposent des quotas à la quantité de soins à domicile que peut recevoir un bénéficiaire. La majorité des provinces imposent aussi des frais d’utilisation, proportionnels aux revenus du client, pour les services de soutien à domicile. Enfin, plusieurs d’entre elles comptent sur l’utilisation des services du secteur privé par les clients les plus fortunés pour faire face à la demande, qui dépasse les ressources disponibles dans le réseau public. D’ailleurs, la Colombie-Britannique, la Nouvelle-Écosse et le Nouveau-Brunswick tiennent compte de la présence d’une assurance privée couvrant en tout ou en partie les services de soutien à domicile nécessaires pour répondre aux besoins du client lorsqu’elles évaluent le niveau de services publics qu’il pourra recevoir(7). Au Québec, la mise en place de crédits d’impôt pour le maintien des patients à domicile favorise d’une certaine façon l’obtention de soins de santé à l’extérieur du réseau public.
Le recours à la tarification des services de soutien à domicile pour les plus fortunés, la priorité accordée aux plus démunis dans l’attribution des ressources publiques et le recours aux ressources privées pour suppléer à la rareté des ressources publiques sont autant de preuves de l’existence d’un système à deux vitesses. Quoique tous les soins infirmiers soient en théorie gratuits pour tous dans le cadre des programmes publics de soins à domicile, il n’en demeure pas moins que la rareté des ressources et la longueur des listes d’attentes amènent plusieurs personnes à faire appel à des services hors du réseau public.
LES COÛTS
ÉCONOMIQUES DE LA PRESTATION BÉNÉVOLE
DE SOINS À DOMICILE AUX PERSONNES EN PERTE D’AUTONOMIE
Aujourd’hui, l’essentiel (75 à 90 p. 100)(8) des soins à domicile est assuré par certains membres de la cellule familiale, le plus souvent par des femmes. Même si elle comporte des avantages directs, notamment pour les gouvernements et les bénéficiaires, l’action bénévole des aidants naturels est coûteuse à de nombreux égards et ne constitue pas toujours la solution optimale du point de vue économique.
A. Une action bénévole d’une valeur d’au moins cinq milliards de dollars
En 1996, 11 p. 100 des Canadiens(9) ont prodigué des soins à au moins une personne âgée. Cette année-là, les femmes ont consacré une moyenne de cinq heures par semaine aux soins, contre trois heures en moyenne pour les hommes.
Au Canada, la valeur des soins prodigués par les proches et les travailleurs bénévoles aux personnes dépendantes ou en perte d’autonomie se situerait entre 5,1 et 5,7 milliards de dollars annuellement, selon une étude réalisée à partir de données de 1996(10). Cette estimation a été obtenue en multipliant le nombre d’heures consacrées par les Canadiens à la prestation de soins à des personnes âgées de 65 ans et plus nécessitant des soins de longue durée par une moyenne pondérée des taux salariaux marchands pour les tâches effectuées. (Les données sur le nombre d’heures consacrées aux soins proviennent de l’Enquête sociale générale sur l’emploi du temps que Statistique Canada a réalisée en 1996. Les taux salariaux ont été établis par Statistique Canada.) Autrement dit, ce travail non rémunéré représenterait l’équivalent d'environ 276 000 emplois à temps plein.
Six ans plus tard, compte tenu de la hausse des salaires et du vieillissement de la population, il est fort probable que la valeur des soins prodigués par les aidants naturels et les bénévoles au même groupe de personnes âgées se rapproche davantage de six milliards de dollars. De plus, il faut savoir qu’environ le tiers des personnes recevant des soins à domicile ont moins de 65 ans.
B. Les coûts pour les employés
Selon une étude de Statistique Canada publiée en 1990, 70,5 p. 100 des hommes et près de la moitié des femmes (46,8 p. 100) qui dispensent des soins occupent un emploi à temps plein(11). Évidemment, lorsque les obligations de dispenser des soins nuisent à l’emploi du prestataire, par exemple pour les parents de jeunes enfants, celui-ci peut devoir assumer des coûts économiques. Au nombre des coûts liés à l’emploi, mentionnons :
les revenus actuels et futurs perdus en raison du fait de renoncer à occuper un emploi;
les revenus perdus en raison de la réduction du temps de travail;
les congés imprévus;
les retards;
les journées écourtées;
les pauses prolongées pour s’acquitter de responsabilités à l’égard de bénéficiaires de soins.
Dans certains cas, la réduction du nombre d’heures de travail rémunéré ou le retrait du marché du travail peut aussi entraîner la perte de prestations liées à l’emploi, telles que les avantages sociaux (assurances-maladie, soins dentaires, invalidité), y compris les prestations de retraite financées par les employeurs (régimes de pension agréés ou RPA) et les prestations du Régime de pensions du Canada (RPC) ou du Régime de rentes du Québec (RRQ). Enfin, les prestataires de soins peuvent perdre des revenus futurs lorsque leurs responsabilités à l’égard de la prestation de soins les empêchent de profiter de possibilités de perfectionnement professionnel, par exemple de la formation supplémentaire, la participation à des conférences, de nouveaux projets et des promotions, qui mènent souvent à des augmentations de salaire(12).
C. Frais et dépenses pour les aidants naturels
Les aidants naturels doivent souvent engager des dépenses supplémentaires pour prodiguer des soins aux bénéficiaires. Il peut s’agir de fournitures médicales, de médicaments et d’équipements et de biens de toutes sortes. Lorsque le bénéficiaire et l’aidant naturel habitent le logement de ce dernier, les coûts relatifs au chauffage, à la nourriture, à la lessive et au transport peuvent augmenter. Les aidants naturels peuvent aussi assumer des coûts relatifs aux services aux personnes âgées, par exemple ceux des soins de relève ou des modifications du domicile visant à rendre la surface habitable plus accessible. Enfin, les aidants naturels peuvent « acheter des services » tels que des services de garde d’enfants, d’aide domestique et de travaux d’extérieur pour pouvoir s’occuper du bénéficiaire de soins.
D. Coûts pour les entreprises, les gouvernements et la société
La prestation de soins à domicile par des personnes non rémunérées n’a pas une incidence uniquement sur la situation financière des employés. Selon une étude de Watson Wyatt(13) effectuée en 2000, l’absentéisme au travail aurait plus que jamais un effet sur les résultats financiers des entreprises. Selon cette enquête, les coûts directs liés à l’absentéisme au sein des entreprises étaient en hausse par rapport à 1997 et s’établissaient à 7,1 p. 100 de la masse salariale. Les coûts indirects de l’absentéisme (heures supplémentaires et remplacement des travailleurs) représentaient 6,2 p. 100 de la masse salariale des entreprises. Les principaux facteurs à l’origine de l’escalade des coûts comprenaient l’utilisation répétée des congés de maladie et de responsabilités personnelles ou familiales. Une partie de ces coûts est sans aucun doute liée à la prestation de soins à des enfants, à des personnes âgées ou à des personnes dépendantes (handicaps physiques, maladies chroniques, soins post-hospitalisation).
Le travail non rémunéré des aidants naturels peut aussi entraîner des coûts pour les gouvernements et la société en général. Dans certains cas, le retrait de certaines personnes du marché du travail pour prendre soin d’une personne en perte d’autonomie signifie une diminution présente et future des recettes fiscales de l’État. De plus, le fait qu’une personne abandonne un travail rémunéré pour prodiguer des soins signifie aussi qu’elle sera beaucoup plus susceptible de dépendre à son tour des programmes publics de sécurité du revenu. En effet, dans la mesure où cette personne aura contribué moins longtemps à un régime de pension public ou privé, elle sera moins bien préparée financièrement à la retraite.
Enfin, selon la théorie de la spécialisation du travail, une société devrait affecter les ressources appropriées à la prestation de soins à domicile plutôt que de laisser cette activité au hasard de la disponibilité d’aidants naturels qui ne sont pas nécessairement bien équipés, disposés ou formés pour prodiguer les soins requis par le bénéficiaire. En outre, la société risque d’enregistrer un manque à gagner en raison de la cessation ou de la réduction de l’activité professionnelle des aidants naturels improvisés. Bref, il n’est pas sûr que le recours aux aidants naturels comme principale source de la prestation de soins à domicile pour les personnes en perte d’autonomie ou dépendantes soit la meilleure façon d’optimiser les compétences des citoyens pour le bénéfice de l’ensemble de la société.
MESURES
FISCALES FÉDÉRALES APPUYANT
LA PRESTATION DE SOINS À DOMICILE
Les gouvernements fédéral et provinciaux reconnaissent l’apport essentiel des soins prodigués par les aidants naturels aux personnes en perte d’autonomie, handicapées ou souffrant de maladies chroniques. Toutefois, les mesures fiscales existantes n’apportent souvent que peu d’avantages économiques aux prestataires bénévoles de soins et sont souvent mutuellement exclusives, c’est-à-dire que le droit à un allégement fiscal donné supprime souvent le droit à un autre, ce qui limite d’autant l’aide financière.
A. Les mesures fiscales pour les particuliers ayant une ou des personnes à charge
Au niveau fédéral, le montant pour aidants naturels est un crédit d’impôt non remboursable qui a été conçu expressément pour venir en aide financièrement aux prestataires bénévoles de soins. En 2002, ce crédit d’impôt peut réduire le montant de l’impôt sur le revenu à payer d’un maximum de 3 605 $(14). Montant modeste vu les coûts supportés par la majorité des aidants naturels, il est toutefois bien supérieur au crédit accordé au cours des années précédentes.
Le prestataire de soins doit cohabiter avec le bénéficiaire des soins pour avoir droit à ce crédit d’impôt. Le droit du prestataire au crédit d’impôt est aussi soumis à des critères rigoureux reliés au lien de parenté, à l’âge et aux revenus du bénéficiaire. Ainsi, en 2002(15), les prestataires bénévoles qui dispensent des soins à des parents dont le revenu est inférieur à 12 312 $ obtiennent le crédit d’impôt maximal. Ceux qui dispensent des soins à des personnes dont le revenu se situe entre 12 312 $ et 15 917 $ reçoivent une prestation réduite proportionnellement.
Le montant pour époux ou conjoint de fait peut aussi être demandé si le revenu net du bénéficiaire de soins est inférieur à 7 131 $ (pour 2002)(16). Le crédit maximal est de 6 482 $ (pour 2002).
En revanche,le montant pour personne à charge admissible peut être demandé par un prestataire de soins bénévole habitant avec une personne qui est :
soit un parent ou grand-parent selon les liens du sang, du mariage, de l’union de fait ou de l’adoption (légale ou de fait);
soit un enfant, petit-enfant, frère ou sœur selon les liens du sang, du mariage, de l’union de fait ou de l’adoption (légale ou de fait), et qui a soit moins de 18 ans, soit une déficience mentale ou physique.
En 2002, le crédit maximal est de 6 482 $. Il est impossible de demander à la fois le montant pour personne à charge admissible et le montant pour époux ou conjoint de fait.
Un prestataire de soins peut aussi demander le montant pour personnes à charge âgées de 18 ans ou plus et ayant une déficience. Contrairement au crédit d’impôt pour aidants naturels, la cohabitation n’est pas exigée. Cependant, le revenu annuel net du bénéficiaire de soins doit être inférieur à 5 115 $(17). En 2002, le crédit maximal accordé pour les personnes à charge adultes ayant une déficience est de 3 605 $. Les prestataires de soins des personnes dont le revenu se situe entre 5 115 $ et 8 720 $ reçoivent un crédit réduit proportionnellement. Ce crédit ne peut pas être demandé en même temps que le montant pour aidants naturels.
B. Les mesures fiscales pour les particuliers en perte d’autonomie ou ayant une déficience
La fiscalité fédérale prévoit d’autres allégements concernant de près ou de loin la perte d’autonomie pour les bénéficiaires de soins tels que les personnes handicapées ou celles qui supportent des frais médicaux élevés, y compris de nombreuses personnes recevant des soins à domicile de la part d’un prestataire bénévole. L’application des montants inutilisés de crédits d’impôt fédéral des bénéficiaires de soins aux déclarations de revenus des prestataires de soins peut compenser certains des frais et débours divers engagés par les prestataires de soins bénévoles.
Les allégements fiscaux en question sont les suivants :
le crédit d’impôt pour frais médicaux;
le crédit d’impôt pour personne handicapée ;
la déduction pour frais de préposé aux soins.
1. Le crédit d’impôt pour frais médicaux
Ce crédit d’impôt s’applique aux particuliers qui ont supporté des frais médicaux importants pour eux-mêmes ou pour certaines de leurs personnes à charge. Les frais médicaux admissibles(18) sont les montants payés à un professionnel de la santé pour obtenir les services médicaux ou dentaires dispensés, le coût des médicaments d’ordonnances, des équipements et des fournitures, la rémunération payée à un préposé à plein temps, les frais de séjour à plein temps dans une maison de santé ou de repos, etc. Ils peuvent aussi comprendre les frais de location ou d’autres frais relatifs à des appareils et à des accessoires. Sous certaines conditions, les primes d’un régime privé d’assurance-maladie sont admissibles. Si le traitement médical n’est pas offert dans la localité, le coût du déplacement nécessaire pour recevoir le traitement ailleurs peut être considéré parmi les frais admissibles.
Les frais raisonnables de rénovation ou de transformation de l’habitation d’une personne peuvent aussi être déduits comme frais médicaux (jusqu’à concurrence de 2 000 $), si ces frais permettent à la personne d’avoir accès à l’habitation ou d’être mobile ou fonctionnelle à l’intérieur de celle-ci.
Le crédit d’impôt pour frais médicaux est fonction des frais admissibles effectivement engagés, du revenu du contribuable et du revenu du bénéficiaire de soins. La fraction déductible des frais médicaux admissibles demandés est la portion de ces frais qui excède le moins élevé des deux montants suivants : un montant fixe (1 678 $ pour 2001; ce montant augmente d’une année à l’autre, chaque fois qu’il y a une hausse annuelle de l’indice des prix à la consommation) ou 3 p. 100 du revenu net du particulier pour l’année.
2. Le crédit d’impôt pour personnes handicapées(19)
Ce crédit d’impôt s’applique aux particuliers qui ont une « déficience mentale ou physique grave et prolongée » et aux particuliers qui assument les frais d’entretien de certaines personnes à charge qui ont une telle déficience. Le montant de base pour personnes handicapées est un crédit d’impôt non remboursable qui réduit l’impôt à payer d’un particulier. En 2001, le montant pour personnes handicapées était de 17 p. 100 de 6 000 $, soit 1 020 $. Le bénéficiaire peut transférer la fraction inutilisée de son crédit d’impôt pour personnes handicapées à son conjoint ou à la « personne assumant les frais d’entretien ». Évidemment certaines conditions d’admissibilité s’appliquent.
3. La déduction pour frais de préposé aux soins(20)
Cette déduction est accordée aux personnes qui ont supporté des dépenses pour obtenir les soins personnels nécessaires afin de pouvoir travailler. Les frais engagés pour retenir les services d’un préposé aux soins peuvent être déduits soit au titre de frais de préposé aux soins, soit au titre de crédit d’impôt pour frais médicaux. S’ils sont inscrits comme déduction, toutes les conditions suivantes doivent être réunies :
la personne qui demande la déduction doit avoir droit au crédit d’impôt pour personnes handicapées;
les frais ont été payés pour des soins dispensés au Canada afin de permettre à une personne de gagner un revenu d’emploi;
la personne préposée aux soins n’était pas la conjointe ou le conjoint de la personne handicapée;
la personne préposée aux soins était âgée d’au moins 18 ans lorsque les paiements ont été faits;
personne n’a demandé la déduction des paiements de frais de préposé aux soins comme crédit d’impôt pour frais médicaux.
Le montant déductible des frais admissibles de préposé aux soins est limité aux deux tiers du revenu gagné.
LA
RÉMUNÉRATION ET LES CONDITIONS GÉNÉRALES D’EMPLOI
DES TRAVAILLEURS DU SECTEUR DES SOINS À DOMICILE
Dans son rapport annuel sur les soins à domicile au Canada, l’Association canadienne des 50 ans et plus(21) faisait de la question des ressources humaines l’enjeu majeur du secteur des soins à domicile. Une rémunération insuffisante, des conditions de travail médiocres et des difficultés importantes sur les plans du recrutement et de la rétention du personnel semblent généralement caractériser le secteur des soins à domicile au Canada. Dans un secteur d’activité où les rapports humains sont d’une importance cruciale, une telle situation mériterait plus d’attention, compte tenu de son incidence possible sur la qualité des services fournis à une clientèle vulnérable.
A. Rémunération et avantages sociaux
Les données fragmentaires disponibles concernant la rémunération versée dans le secteur des soins à domicile montrent que, dans certaines provinces, les salaires sont inférieurs à ceux qui sont offerts en milieu hospitalier et dans les établissements de soins de longue durée pour des emplois équivalents. En plus de toucher un salaire plus faible, les fournisseurs de soins à domicile peuvent devoir composer avec une plus grande précarité d’emploi, des heures de travail moins régulières et un milieu de travail moins stable.
Les conditions d’emploi semblent particulièrement difficiles pour les travailleurs engagés dans les services de soutien à domicile (auxiliaires familiaux et sociaux), puisque la rémunération est souvent proche du salaire minimum et que les avantages sociaux sont souvent limités, surtout pour les employés non syndiqués.
Plusieurs facteurs peuvent expliquer les conditions de travail difficiles des auxiliaires familiaux et sociaux, notamment :
la forte concurrence et la fragmentation de l’industrie en de nombreuses petites entreprises à but lucratif ou non lucratif;
le faible taux de syndicalisation par rapport aux autres travailleurs de la santé et des services sociaux;
la présence importante des aidants naturels non rémunérés et des travailleurs bénévoles, présence qui tend à déprécier la valorisation monétaire du travail dans ce secteur d’activité;
la faible capacité ou volonté de payer de la clientèle;
la non-reconnaissance ou la méconnaissance par les employeurs des compétences requises pour accomplir les tâches.
Dans bien des cas, les employés du secteur des soins à domicile peuvent être recrutés à titre occasionnel ou pour une courte durée, une mesure d’économie qui permet de supprimer l’obligation qu’a l’employeur d’offrir des avantages sociaux(22). Dans les régions rurales, certains travailleurs ne touchent aucune indemnité pour le temps de déplacement entre deux visites à des clients. Plusieurs travailleurs à temps partiel peuvent devoir occuper plus d’un emploi pour se constituer un revenu adéquat. De telles situations d’emploi ont des répercussions autant à court qu’à long terme sur les employés et les exposent davantage aux risques de blessures et d’épuisement.
B. Complexité et charge de travail grandissantes pour les prestataires de soins à domicile
Le virage ambulatoire et une tendance plus marquée vers « l’hospitalisation à domicile » dans plusieurs provinces font en sorte que la prestation des soins à domicile devient de plus en plus complexe et requiert une formation plus étendue. D’une part, la tendance à réduire l’hospitalisation fait en sorte que les prestataires de soins à domicile doivent faire face à des cas plus lourds. Simultanément, l’utilisation accrue d’appareils et de technologies plus perfectionnées et le recours à une pharmacologie plus complexe ont rendu possible l’administration d’une gamme plus étendue de soins à domicile, qu’il s’agisse de soins de courte ou de longue durée.
Les travailleurs du secteur des soins à domicile doivent donc posséder des compétences et des connaissances médicales plus spécialisées et plus diversifiées qu’auparavant pour exécuter adéquatement leurs tâches. Cette situation devrait généralement conduire à de meilleurs salaires, à défaut de quoi la pénurie de travailleurs et la détérioration de la quantité et de la qualité des services s’accentueront.
C. Recrutement et rétention du personnel
Le secteur des soins à domicile se heurte à une pénurie de travailleurs qualifiés. Ce problème est ressenti de façon plus aiguë dans les régions rurales. Outre la difficulté d’attirer des travailleurs compétents, le taux de départs élevé est un problème préoccupant que le secteur doit résoudre. Le haut niveau d’absentéisme est un autre défi pour l’industrie(23).
À défaut d’un milieu de travail stable, de nombreux travailleurs abandonnent le secteur et beaucoup trouvent peu de raisons d’accomplir un travail de qualité. La médiocrité des conditions de travail met donc directement en péril la prestation des soins à domicile.
La complexité accrue des soins à domicile met en évidence le besoin d’une formation continue des auxiliaires familiaux et sociaux. Comme dans les autres secteurs d’activité économique, une formation adéquate et continue des ressources humaines est indispensable pour permettre d’intervenir de façon efficace auprès de la clientèle lorsque les ressources disponibles suffisent à peine à répondre à la demande.
À l’heure actuelle, la rareté des ressources humaines et financières, les horaires, l’isolement des travailleurs et l’organisation du travail en général au sein de plusieurs entreprises de soins à domicile compliquent la mise en place de programmes de formation continue pour permettre aux auxiliaires familiaux de se tenir au courant des normes de pratique, de l’avancement de la recherche, des technologies, etc. Cette problématique touche aussi les autres travailleurs qui dispensent des soins à domicile, ainsi que les aidants naturels.
Un taux de départs élevé signifie aussi que les auxiliaires familiaux et sociaux ne sont pas toujours aussi expérimentés que ceux qu’ils remplacent. Cette perte d’expertise continuelle fragilise davantage le secteur et la capacité des entreprises ou des organismes fournisseurs de services.
LA
DÉMOGRAPHIE DES AIDANTS NATURELS ET LA QUESTION
DE LA PROFESSIONNALISATION DES SOINS À DOMICILE
Aujourd’hui, la majorité des aidants naturels sont des femmes qui viennent en aide à des membres de leur famille et qui doivent souvent gérer simultanément la responsabilité de parents âgés et de leurs propres enfants (ce qui leur vaut d’appartenir à la « génération sandwich ») et d’un travail rémunéré à plein temps. En outre, les femmes dont l’âge varie entre 60 et 70 ans sont souvent aux prises avec les besoins en soins de parents très âgés au moment même où elles doivent affronter l’adaptation requise par leur départ à la retraite ou celui de leur mari et une plus forte probabilité de connaître des problèmes de santé.
Toutefois, la baisse de la natalité, la participation accrue des femmes au marché du travail, la hausse du taux de divorce, l’augmentation du nombre de familles monoparentales, la dispersion des familles sur le plan géographique sont autant de facteurs qui limitent, et limiteront, la capacité des familles d’assumer des responsabilités plus étendues en ce qui concerne les soins à domicile.
À cela, il faut ajouter que les aidants naturels n’ont bien souvent pas la capacité voulue (physique, mentale et financière) ni l’expertise nécessaire pour prodiguer les soins requis par la personne en perte d’autonomie ou souffrant d’une incapacité.
Compte tenu de la démographie des aidants naturels et des problèmes importants que connaît le secteur des soins à domicile, il faut se demander si une plus grande professionnalisation – qui nécessitera assurément un financement supplémentaire – de la prise en charge de la perte d’autonomie n’est pas souhaitable, notamment pour les auxiliaires familiaux et sociaux, afin que les Canadiens reçoivent d’un personnel compétent les soins dont ils ont besoin.
Aujourd’hui, la majorité des Canadiens semblent sous-estimer le risque de la perte d’autonomie. Cette myopie, volontaire ou non, tient sans doute à ce que les gens ne voient pas la pertinence d’épargner pour s’assurer contre un risque qui dans leur esprit ne pourrait survenir que dans 30, 40 ou 50 ans, alors qu’ils doivent faire face à des besoins financiers plus urgents.
Plusieurs citoyens semblent aussi s’en remettre à l’État pour assurer leur bien-être en cas de perte d’autonomie. Ils surestiment ainsi la couverture réelle procurée par les programmes provinciaux de soins de longue durée, auxquels ils croient sans doute avoir un droit inconditionnel. En fait, en raison de ressources limitées, la plupart des programmes provinciaux de soins à domicile offrent des prestations de soins qui sont modulées par les ressources financières des bénéficiaires, des quotas de services ou des listes d’attentes. Tous les réseaux publics provinciaux de soins à domicile ou presque accordent la priorité aux personnes les plus démunies dans l’allocation de leurs ressources, tandis que les plus fortunées participent aux coûts en fonction de leurs moyens et de leur soutien familial. Sur le plan humain cette politique est justifiée. Cependant, on peut se demander si elle ne décourage pas involontairement l’épargne et la prévoyance. De la même manière, le système fiscal canadien, par ses crédit d’impôts, accorde l’essentiel de son aide aux particuliers dont les revenus sont très modestes.
Compte tenu de la hausse de la demande appréhendée en raison du vieillissement des baby-boomers et de la diminution, toutes proportions gardées, du nombre d’aidants naturels, il se peut que certaines personnes doivent subir un rationnement de la part réseau public sans pour autant avoir suffisamment de ressources financières pour faire appel à des solutions de rechange.
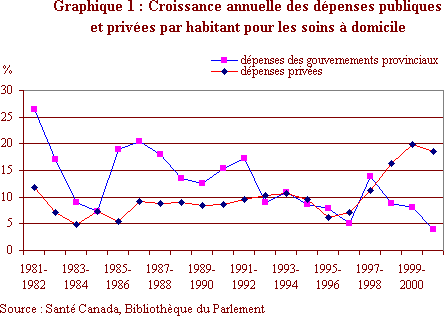
Ce rationnement éventuel incite de plus en plus de citoyens à recourir à des solutions à l’extérieur du réseau public. À moins que le financement des soins à domicile du réseau public n’évolue au même rythme que la demande de soins, cette tendance s’accentuera avec le vieillissement de la population. Entre 1999‑2000 et 2000-2001, les dépenses privées par habitant pour les soins à domicile ont bondi de 18,6 p. 100, alors que les dépenses des gouvernements provinciaux au même titre n’ont augmenté que de 3,9 p. 100(24).

Soit dit en passant, outre la myopie qui existe relativement à la perte d’autonomie personnelle, il semble exister aussi une autre forme de myopie pour ce qui est du rôle potentiel que chacun peut être appelé à jouer comme fournisseur de soins (aidant naturel) auprès des membres de sa propre famille, avec nombre de conséquences sur les plans humain et financier. De fait, il faut se rappeler que plusieurs provinces, notamment l’Alberta et la Colombie-Britannique, mentionnent explicitement que le but des programmes de soins à domicile n’est pas de remplacer, mais de compléter le travail des aidants naturels.
Ce genre de subtilité échappe à beaucoup de personnes, et le citoyen aurait peut-être un comportement différent en matière d’épargne s’il prenait toute la mesure du risque et des conséquences de la perte d’autonomie.
Compte tenu de la pyramide démographique canadienne, il n’est pas trop tard pour commencer à sensibiliser les Canadiens au phénomène de la perte d’autonomie, aux besoins (y compris les besoins financiers) particuliers créés par le vieillissement et aux coûts des soins à domicile ou en établissement. Comme ils l’ont fait lors de la mise en place des Régimes enregistrés d’épargne retraite (REER) et des Régimes enregistrés d’épargne études (REEE) pour l’éducation post-secondaire des enfants, les gouvernements pourraient instaurer de nouvelles mesures fiscales afin d’encourager les gens à épargner en prévision des soins à long terme dont ils auront besoin.
Par contre, cette stratégie a aussi sans doute ses limites. Selon Statistique Canada, seulement 6,3 millions de Canadiens ont cotisé à un REER en 2000 pour une population active de plus de 15 millions de personnes. Cette année-là, en période de haute conjoncture économique, la cotisation médiane s’est établie à seulement 2 700 $.
Dans le même ordre d’idées, à la fin de 1999, près de 5,3 millions de travailleurs adhéraient à un RPA, soit 41 p. 100 des travailleurs rémunérés au Canada. Malgré les campagnes massives des institutions financières et des gouvernements depuis des années pour inciter les citoyens à épargner en vue de la retraite, une forte proportion d’entre eux comptent encore uniquement sur les programmes gouvernementaux de sécurité du revenu (RPC/RRQ, Sécurité de la vieillesse, supplément de revenu garanti et allocation au conjoint).
B. Réformer le financement des soins à domicile
En octobre 2002, le Comité sénatorial permanent des affaires sociales, de la science et de la technologie déposait son rapport final sur l’état du système de santé au Canada(25), dans lequel il formulait, entre autres, trois recommandations d’importance pour le renforcement des soins à domicile au Canada. La première concernait les soins actifs à domicile (post-hospitalisation) :
Que le programme des [soins actifs à domicile] soit considéré comme un prolongement de la couverture médicale nécessaire déjà prévue par la Loi canadienne de la santé et que, par conséquent, le coût intégral du programme soit couvert par le gouvernement.(26)
et la deuxième et la troisième, les soins palliatifs à domicile :
Que le gouvernement fédéral étudie la possibilité de permettre que des prestations d’assurance-emploi soient versées pendant une période de six semaines aux salariés canadiens qui choisissent de s’absenter du travail pour prodiguer des soins palliatifs à domicile à un parent mourant.(27)
Que le gouvernement fédéral étudie la possibilité d’étendre l’application des mesures fiscales déjà existantes aux personnes qui s’occupent d’un proche mourant ou à celles qui paient pour obtenir ces services au nom du mourant.(28)
Selon les estimations du Comité sénatorial, les soins actifs à domicile coûteraient 1,1 milliard de dollars par an (financement à parts égales par le fédéral et les provinces) et le versement de prestations d’assurance-emploi aux travailleurs décidant de quitter temporairement leur emploi pour prodiguer des soins palliatifs à un proche coûterait environ 250 millions de dollars par an. Nul doute que ces mesures seraient d’une grande utilité pour les bénéficiaires de soins et les aidants naturels et compenseraient une partie des coûts supportés par l’ensemble des agents économiques. D’ailleurs des programmes similaires existent déjà dans certains pays, par exemple la Suède(29) et l’Allemagne(30).
Dans ses recommandations, le Comité sénatorial a sans doute privilégié délibérément les soins actifs et les soins palliatifs à domicile comme première étape naturelle de l’élargissement de la couverture des soins de santé sous le régime de la Loi canadienne sur la santé. Cependant, même si les recommandations du Comité sénatorial devaient un jour devenir réalité, la politique globale concernant la prise en charge de la perte d’autonomie à long terme, qui concerne la prestation d’environ les deux tiers(31) des soins à domicile, devrait tout de même être réformée, compte tenu de la raréfaction prévisible des aidants naturels. À ce sujet, il faudra considérer l’élaboration d’un cadre financier ou fiscal qui permette à tous les citoyens d’avoir accès au filet de sécurité sociale et qui offre des conditions de travail adéquates aux travailleurs du secteur des soins à domicile afin d’assurer la stabilité et le développement de l’offre de soins.
À cet égard, certains pays comme l’Allemagne ou la France ont déjà mis en place des systèmes universels complexes, bien que très différents, pour que l’accès à des services adéquats ne soit pas laissé au hasard de la capacité ou de la disponibilité des proches ou de la capacité de payer. Dans l’optique des propositions sur l’utilisation de la caisse d’assurance- emploi, on pourrait aussi ressusciter l’étude de la notion de la caisse d’assurance-vieillesse soulevée dans le rapport de la Commission Clair au Québec, mais en dépassant cette fois la simple affirmation qu’il s’agirait d’une nouvelle taxe que l’on pourrait écarter du revers de la main. Comme il a été démontré précédemment, l’absence d’une taxe ou de tout autre mécanisme assurant un financement adéquat des soins à domicile ne signifie pas que les contribuables, les entreprises et la société ne paient rien.
(1) Une personne est dite « dépendante » lorsqu’elle a un besoin élevé d’assistance pour accomplir les « actes essentiels de la vie » comme l’hygiène corporelle, la nutrition, la mobilité et l’entretien ménager, et ce, de façon permanente, c’est-à-dire suivant toute probabilité pendant au moins six mois.
(2) Laurence Assous et Ronan Mahieu, Le rôle de l’assurance privée dans la prise en charge de la dépendance : une perspective internationale, ministère français de l’Emploi et de la Solidarité, novembre 2001.
(3) Projections démographiques de Statistique Canada pour la période 2000-2026, Le Quotidien, 13 mars 2001.
(4) Santé Canada, Dépenses de santé au Canada selon l’âge et le sexe, 1980-1981 à 2000-2001 – Annexe statistique, août 2001, Dépenses des gouvernements provinciaux et territoriaux et du secteur privé.
(5) On trouvera une description analytique des programmes publics de soins à domicile de toutes les provinces du Canada dans P. Le Goff, Les soins à domicile dans les provinces de l’Atlantique : structures et dépenses (PRB 02-30F), Les soins à domicile au Québec et en Ontario : structures et dépenses (PRB 02-31F) et Les soins à domicile au Manitoba, en Saskatchewan, en Alberta et en Colombie-Britannique : structures et dépenses (PRB 02-32F), Direction de la recherche parlementaire, Bibliothèque du Parlement, octobre 2002.
(6) J.E. Fast, D.L. Williamson et N.C. Keating, « The hidden costs of informal elder care », Journal of Family and Economic Issues, vol. 20(3), automne 1999.
(7) Santé Canada, Programmes provinciaux et territoriaux de soins à domicile : une synthèse pour le Canada, juin 1999, p. 26.
(8) Étude nationale des ressources humaines du secteur des soins à domicile, Tracer la voie : quel devenir pour l’effectif du secteur des soins à domicile?, Points saillants de la phase 1, 4 décembre 2001.
(9) Janet E. Fast et Judith A. Frederick, « Informal Caregiving: Is it really cheaper? », document présenté à la International Association of Time Use Researchers Conference, Colchester (R.-U.), 6-8 octobre 1999.
(10) Ibid.
(11) N. Keating, J. Fast, J. Frederick, K. Cranswick et C. Perrier, Soins aux personnes âgées au Canada : contexte, contenu et conséquences, Ottawa, Statistique Canada, 1999.
(12) Janet Fast et al., L’incidence économique des politiques en matière de santé, de sécurité du revenu et de travail sur les prestataires bénévoles de soins aux personnes âgées en perte d’autonomie, étude réalisée pour Condition féminine Canada, Ottawa, mars 2001.
(13) Watson Wyatt, Enquête Au travail! Canada 2000-2001, Toronto, septembre 2000.
(14) Agence des douanes et du revenu du Canada, « Déclaration des crédits d’impôt personnels pour 2002 », Formulaire TD1 (tiré du site Web de l’Agence).
(15) Ibid.
(16) Ibid.
(17) Ibid.
(18) Agence des douanes et du revenu du Canada, Crédit d’impôt pour frais médicaux et pour personnes handicapées et déduction pour frais de préposé aux soins, Bulletin d’interprétation IT-519 (tiré du site Web de l’Agence).
(19) Ibid.
(20) Agence des douanes et du revenu du Canada, « Déduction pour frais de préposé aux soins », Formulaire T929 (tiré du site Web de l’Agence).
(21) Karen Parent et al., « Home care by default, not by design », CARP’s Report Card on Home Care in Canada 2001, p. 6.
(22) Étude nationale des ressources humaines du secteur des soins à domicile, Poser le décor : profil de la main d’œuvre du secteur des soins à domicile, Rapport de la phase I, Ottawa, février 2002.
(23) Karen Parent et al., « Home care by default, not by design », CARP’s Report Card on Home Care in Canada 2001.
(24) Calculs de la Direction de la recherche parlementaire de la Bibliothèque du Parlement basés sur des données de Santé Canada (2001).
(25) Comité sénatorial permanent des affaires sociales, de la science et de la technologie, La santé des Canadiens – le rôle du gouvernement fédéral – Rapport final sur l’état du système de soins de santé au Canada, Ottawa, octobre 2002, ch. 8 et 9.
(26) Ibid., p. 172.
(27) Ibid., p. 178.
(28) Ibid., p. 178-179.
(29) M.-E. Joël, « Note sur la protection sociale en Suède », dans La dépendance des personnes âgées : Synthèses et perspectives, Rapport du groupe de travail présidé par J.-P. Delalande et M.‑T. Join-Lambert, Haut Conseil de la Population et de la Famille, 1999.
(30) Rudolf J. Vollmer, « Long-Term Care Insurance in Germany », discours prononcé dans le cadre du Séminaire européen sur la dépendance, Porto, 12 mai 2000.
(31) Santé Canada (1999).